
Ons hart is een mooi apparaatje die gemiddeld zo'n 78 jaar non stop zijn werk doet.
Het is dan ook belangrijk dat je er zuinig op bent.
Je hebt er immers maar 1.
 .
.
Helaas is het hart niet bij iedereen perfect en HCM is daar een voorbeeld van.
Wat is HCM?
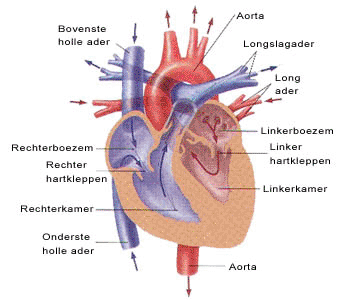
Het hart is een spier die het bloed door het hele lijf pompt. Hypertrofische Cardiomyopathie staat voor verdikking (hypertrofie) van de hartspier.
Het is de meest voorkomende oorzaak van plotse dood bij sporters. Men schat dat tussen de 1 op 500 en 1 op 1000 volwassenen bij cardiologisch onderzoek verschijnselen van deze aandoening heeft, maar niet iedereen heeft klachten hiervan
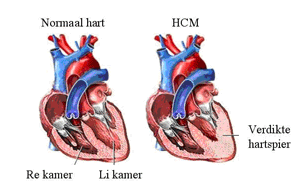
In een normaal hart zijn spiervezels netjes en geordend naast elkaar gelegen en heeft de hartspier een normale dikte (maximaal zo’n 11mm). In een hart met HCM wordt de spier overmatig dik en zijn de spiervezels lukraak geordend. Dit maakt het hart kwetsbaar voor dodelijke ritmestoornissen (ventrikel fibrilleren of ventrikel tachycardie). De hartspier kan verdikt raken bij personen die hoge bloeddruk hebben of die langdurig aan sporttraining doen. Bij patiënten met HCM verdikt de spier zonder duidelijke oorzaak.
Oorzaken van HCM
HCM wordt veroorzaakt door afwijkingen in genen die verantwoordelijk zijn voor het maken van bepaalde eiwitten in de spier. Deze eiwitten zijn verantwoordelijk voor het knijpen van het hart.. Het is een erfelijke ziekte wat inhoudt dat de ziekte door ouders op kinderen wordt overgedragen. De ziekte is zowel bij mannen als bij vrouwen aanwezig en in elke bevolkingsgroep, maar HCM komt iets vaker voor in mensen met Afrikaanse of Afro-caribeaanse afkomst.
Wat zijn de verschijnselen en hoe kunnen deze behandeld worden?
Als er klachten van HCM zijn, kunnen die bestaan uit een verminderd uithoudingsvermogen, pijn op de borst of het optreden van ritmestoornissen. Hartritmestoornissen (vooral het veel te snel slaan van het hart) kunnen leiden tot duizeligheid, flauwvallen en soms tot plotseling overlijden. Het langzaam dikker worden van de hartspier gaat het hele leven door. De eerste verschijnselen van HCM treden meestal niet voor het tiende levensjaar op, in sommige families begint de aandoening pas na het dertigste jaar. Er zijn verschillende behandelingsmogelijkheden, uiteraard afhankelijk van de verschijnselen bij de individuele patiënt. Soms worden medicijnen voorgeschreven, in andere gevallen kan het nodig zijn een pacemaker of inwendige defibrillator (ICD) te implanteren. Dit is een soort pacemaker die door middel van een elektrische schok, het verstoorde hartritme herstelt. Ook is een operatie, of een behandeling met alcohol (ingespoten in de verdikte hartspier) soms mogelijk. De behandeling is gericht op het verminderen van klachten en het voorkomen van complicaties. Ook worden aan iedereen leefregels voorgeschreven, zoals het vermijden van piekbelasting en het afzien van competitiesport. De ziekte kan nog niet worden genezen. Er zijn wel aanwijzingen dat over enkele jaren medicijnen voorgeschreven kunnen worden ter voorkoming van verdikking van de hartspier. Nader onderzoek naar de daadwerkelijke resultaten hiervan zal echter eerst nog plaats moeten vinden.
Cardiologische diagnostiek
Soms is bij een patiënt met HCM sprake van een hartruis. Ook zijn meestal veranderingen op het elektrocardiogram (ECG of hartfilmpje) te zien. De diagnose kan meestal worden bevestigd door het maken van een echo van het hart. Hierop is de verdikking over het algemeen goed te zien. Ook kan nagegaan worden of er problemen zijn met het uitpompen van het bloed in de aorta (lichaamsslagader) en of de hartkleppen goed functioneren.
Als de diagnose HCM is gesteld, is aanvullend cardiologisch onderzoek mogelijk om de kans op complicaties in te schatten. Het gaat dan bijvoorbeeld om een 24-uur ECG (Holteronderzoek) en om inspanningsonderzoek (fiets- of loopproef). Indien er in een familie sprake is van een ernstige vorm van HCM, wordt aan naaste verwanten (ouders, kinderen, broers, zusters) ook vaak onderzoek geadviseerd en aangeboden.
Kinderen van HCM-patiënten hoeven niet van af de geboorte cardiologisch te worden gecontroleerd. Hier zijn (nog) geen vaste regels voor, maar wij raden cardiologische screening vanaf ongeveer het tiende jaar aan, of eerder indien een kind competitiesport wil gaan bedrijven en/of familieleden heeft waarbij de ziekte op jonge leeftijd tot uiting kwam.
De erfelijkheid van HCM
HCM is een erfelijke aandoening. De manier van overerven wordt autosomaal dominant genoemd. Voor de kinderen van iemand met (de aanleg) voor HCM betekent dit, dat zij elk 50% (1 op 2) kans hebben de aanleg voor de aandoening te erven. Dit geldt voor zonen en voor dochters. Deze kans is niet te beïnvloeden. Niet iedereen die de aanleg heeft voor HCM, hoeft hiervan klachten te ervaren. Soms is de HCM wel aanwezig bij de patiënt zelf, maar niet bij een van de ouders. De ziekte is dan bij hem of haar begonnen. Ook in die gevallen is sprake van erfelijkheid en kan een drager de aanleg doorgeven aan zijn of haar kinderen.
Er zijn diverse erffactoren in het DNA (zogeheten genen) bekend, die HCM veroorzaken, maar nog niet alle genen zijn gevonden. De bekendste, en voor de praktijk op dit moment belangrijkste, gen heet het myosine bindend eiwit type C (MYBPC3)gen. Afhankelijk van de ernst van het ziektebeeld, de wijze waarop de hartspier verdikt is en de grootte van de familie zal DNA-diagnostiek worden ingezet bij de aangedane en verwezen patiënt.
Vooral in families met een ernstige vorm van HCM (ernstig vanwege kans op plotseling overlijden) is het erg belangrijk om DNA-dragerschapsonderzoek bij familieleden te kunnen doen, gezien de kans op plotselinge hartdood en de noodzaak tot preventie hiervan.
Présymptomatische DNA-diagnostiek
In families waar de mutatie (verandering in het DNA) bekend is, kan bij mensen zonder klachten van de aanleg voor HCM nagekeken worden of ze de aanleg (de betreffende mutatie) voor HCM bij zich dragen. Er wordt dan bloed afgenomen, waaruit DNA-diagnostiek kan worden verricht. Na ongeveer vier weken volgt de uitslag. Dit noemt men présymptomatische diagnostiek.
Als iemand zonder klachten op deze manier te weten komt dat hij of zij de aanleg voor HCM bij zich draagt, kan dit onder meer gevolgen hebben voor werk en verzekeringen. Voordat de diagnostiek wordt ingezet, worden daarom de voor- en nadelen hiervan met de aanvrager besproken. Zoals eerder gezegd, kan in bepaalde families ook onderzoek van het hart worden aangeboden.
Psychosociale ondersteuning
Aan de poliklinieken Cardiogenetica (in academische ziekenhuizen) zijn een aantal psychosociaal medewerkers verbonden, die veel ervaring hebben met het begeleiden van mensen die vragen hebben over het omgaan en leven met een erfelijke (hart)ziekte. Indien u naar een van deze poliklinieken verwezen wordt, kunt u contact met één van hen opnemen om een afspraak te maken. Als kinderen worden getest, wordt begeleiding door de psychosociaal medewerkers actief aangeboden.
Nieuws
—————
—————
—————
—————
—————
—————
—————
—————